Trockene Augen
 IndikationenDas trockene Auge ist eine multifaktorielle Erkrankung der Tränenflüssigkeit und der Augenoberfläche. Zu den möglichen Symptomen gehören ein Trockenheits- und Fremdkörpergefühl, Augenbrennen, Rötungen und Sehstörungen. Die zwei Hauptursachen sind ein Tränenflüssigkeitsmangel und eine verstärkte Verdunstung. Zahlreiche Umweltfaktoren wie zum Beispiel Wind und trockene Luft können die Erkrankung negativ beeinflussen. Zur Behandlung werden unter anderem Tränenersatzmittel, Augengele, Augensalben und entzündungshemmende Mittel eingesetzt.
IndikationenDas trockene Auge ist eine multifaktorielle Erkrankung der Tränenflüssigkeit und der Augenoberfläche. Zu den möglichen Symptomen gehören ein Trockenheits- und Fremdkörpergefühl, Augenbrennen, Rötungen und Sehstörungen. Die zwei Hauptursachen sind ein Tränenflüssigkeitsmangel und eine verstärkte Verdunstung. Zahlreiche Umweltfaktoren wie zum Beispiel Wind und trockene Luft können die Erkrankung negativ beeinflussen. Zur Behandlung werden unter anderem Tränenersatzmittel, Augengele, Augensalben und entzündungshemmende Mittel eingesetzt. synonym: Keratokonjunktivitis sicca, Trockenes Auge, Augentrockenheit, Xerophthalmie
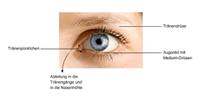
HintergrundDer Tränenfilm stellt die äusserste Verbindung zwischen der Augenoberfläche und der Umwelt dar und ist am Sehprozess beteiligt. Er befeuchtet, schützt und nährt das Auge. Es handelt sich um ein wässriges Gel, das unter anderem Wasser, Muzine, Salze, antibakterielle Proteine und Antikörper, Vitamin A und Lipide enthält und beim Blinzeln über das Auge verteilt wird. Gebildet wird er von den Tränendrüsen (Tränenflüssigkeit), der Binde- und Hornhaut (Muzine) und von den Meibom-Drüsen der Augenlider (Lipide). Über die Tränenpünktchen und die Tränengänge gelangt das Tränensekret in die Nasenhöhle.
SymptomeDas trockene Auge ist eine multifaktorielle Erkrankung der Tränenflüssigkeit und der Augenoberfläche. Zu den möglichen Symptomen gehören:
- Trockenheits-, Sand- und Fremdkörpergefühl
- Schmerzen
- Reizung, Augenbrennen oder -stechen
- Lichtempfindlichkeit, Juckreiz
- Vermehrtes Blinzeln
- Müdigkeit
- Sehstörungen
- Entzündliche Prozesse und Rötungen
Typisch ist auch ein paradoxes Augentränen und ein Überlaufen des Auges. Trockene Augen können die Lebensqualität verschlechtern und die persönlichen und beruflichen Aktivitäten einschränken. Sie stellen einen Risikofaktor für andere Augenerkrankungen dar.
UrsachenJede Störung der Strukturen, die an der Tränenfilmbildung beteiligt sind, kann zu trockenen Augen führen. Zu den zwei Hauptursachen gehören erstens ein Tränenflüssigkeitsmangel und zweitens Faktoren, welche die Verdunstung der Flüssigkeit von der Augenoberfläche begünstigen (Tabelle 1). So hemmt beispielsweise ein Verschluss des Tränendrüsenausführungsgangs die Sekretion der Tränenflüssigkeit. Eine grosse Lidöffnung und ein seltenes Blinzeln führen zu einer verstärkten Verdunstung der Flüssigkeit an der Augenoberfläche.
Eine Reihe von Umweltfaktoren können die Erkrankung auslösen oder verschlechtern. Die Augentrockenheit zeichnet sich durch eine erhöhte Osmolarität des Tränenfilms und eine Instabilität des Tränenfilms aus. Sie schädigt die Epithelzellen und macht anfällig für Infekte. Vor allem die Entzündung wird heute als ein wichtiger Faktor und eine Ursache des trockenen Auges angesehen.
Tabelle 1. Ursachen trockener Augen (basierend auf Report of the International Dry Eye Workshop, 2007)
1. Tränenflüssigkeitsmangel:
- Das Sjögren-Syndrom ist eine Autoimmunerkrankung, bei welcher unter anderem die Tränendrüsen zerstört werden.
- Tränenmangel, häufig altersbedingt, Vererbung, AIDS, Sarkoidose
- Verschluss des Tränendrüsenausführungsgangs, z.B. vernarbende Augenerkrankungen, chemische und thermische Verbrennungen
- Reflexblockierung, z.B. chirurgische Eingriffe, Kontaktlinsen, Diabetes, Herpes
- Arzneimittel
2. Verdunstung:
- Erkrankungen der Meibom-Drüsen, z.B. Hauterkrankungen wie Rosazea
- Störungen der Lidöffnung
- Geringe Lidschlagrate, z.B. bei der Parkinson-Erkrankung
- Arzneimittel, z.B. Isotretinoin
- Vitamin-A-Mangel
- Konservierungsmittel in Augenmitteln, z.B. Benzalkoniumchlorid
- Tragen von Kontaktlinsen
- Erkrankungen der Augenoberfläche, z.B. eine allergische Bindehautentzündung
3. Umweltfaktoren:
- Ein seltenes Blinzeln und eine grosse Lidöffnung erhöhen den Verdunstungsverlust, z.B. bei Computerarbeit, Arbeit am Mikroskop, Gamer, Fernsehen, Smartphone
- Natürliche Alterung
- Geringe Androgen- und hohe Östrogenkonzentrationen stellen Risikofaktoren dar.
- Medikamente: Antihistaminika, Anticholinergika, Betablocker, Diuretika, einige Psychopharmaka, Antiandrogene, Östrogene, Amiodaron
- Geringe Luftfeuchtigkeit, trockene und kalte Luft, geheizte Wohnungen im Winter, hohe Windgeschwindigkeit, berufliches Umfeld (z.B. Büroarbeitsplatz, Klimaanlage, Bildschirmarbeit), Luftverschmutzung, Flugreisen
Die Diagnose wird bei der Augenärztin oder beim Augenarzt anhand der Anamnese und mit verschiedenen Tests gestellt. Andere Augenerkrankungen können ähnliche Symptome verursachen und sollen ausgeschlossen werden.
Nicht medikamentöse BehandlungFalls möglich sollen die Ursachen oder die Risikofaktoren beeinflusst werden. Die Funktion der Meibom-Drüsen kann mit einer Wärmebehandlung und einer guten Lidrandhygiene verbessert werden. Sogenannte Punctum-Plugs (punctual plugs) sind kleine, dauerhafte oder abbaubare Pfropfen, welche die Tränenpunkte blockieren und so den Abfluss des Tränensekrets hemmen. Schliesslich werden unter anderem auch abgedichtete Brillen und therapeutische Kontaktlinsen verwendet. Verschiedene chirurgische Methoden stehen zur Verfügung. Ein Uhrglasverband wird bei einem fehlenden Verschluss der Lider, z.B. bei einer Faszialislähmung, angelegt.
Medikamentöse Behandlung- sind Augentropfen oder Augengele, welche das Auge befeuchten und schmieren. Zu den verwendeten Substanzen gehören unter anderem viskositätserhöhende Stoffe wie Povidone, Hyaluronsäure, Hypromellose, Carbomere, Polyvinylalkohol, Carmellose, Dextrane, Macrogole sowie Salze. Sie können pharmazeutische Wirkstoffe wie zum Beispiel Dexpanthenol oder Vitamin A enthalten. Die Augenmittel werden mehrmals täglich in den Bindehautsack des betroffenen Auges gegeben. Die Behandlung ist rein symptomatisch und nicht kurativ. Produkte ohne Konservierungsmittel sollten immer bevorzugt verwendet werden. So kann insbesondere das gängige Benzalkoniumchlorid am Auge unerwünschte Wirkungen verursachen (z.B. Augenreizungen, Hornhautentzündung). Weniger toxische Konservierungsmittel und solche, die sich am Auge auflösen, stehen zur Verfügung.
- enthalten Substanzen und Wirkstoffe wie beispielsweise dünnflüssiges Paraffin, Vaseline, Wollwachs, Augentrostextrakte und Dexpanthenol. Sie sollen die physiologische Lipidschicht des Tränenfilms stabilisieren und vor Verdunstung schützen. Ein Salbenstrang wird in den Bindehautsack eingebracht. Zu den möglichen unerwünschten Wirkungen gehören Überempfindlichkeitsreaktionen (Wollwachs). Sie werden seltener als künstliche Tränen eingesetzt, haben aber eine stärker befeuchtende Wirkung.
- enthalten unter anderem Phospholipide und werden auf das Lid (und nicht ins Auge!) gesprüht. Dadurch gelangen sie wie die natürlichen Lipide auf den Lidrand und sollen so die Lipidschicht des Tränenfilms stabilisieren.
- enthalten das Vitamin A Retinolpalmitat, das der Verhornung am Auge entgegenwirkt. Sie sind zur Zusatzbehandlung des trockenen Auges zugelassen. Die Salbe wird in den unteren Bindehautsack gegeben. Zu den möglichen unerwünschten Wirkungen gehören Sehstörungen direkt nach der Verabreichung.
Entzündungshemmende Mittel:
- sind wirksam gegen die entzündlichen Prozesse, welche das trockene Auge mitverursachen können. Ciclosporin-Augentropfen wurden in der Schweiz im Jahr 2016 zugelassen. Ciclosporin ist immunsuppressiv und entzündungshemmend. Auch Glucocorticoid-Augentropfen und orale Omega-3-Fettsäuren sind gegen die Entzündung wirksam. Glucocorticoide können vor allem bei längerer Anwendung Nebenwirkungen am Auge auslösen.
- Lifitegrast (Xiidra®, ausser Handel) ist ein entzündungshemmender Wirkstoff aus der Gruppe der LFA-1-Antagonisten, der die Interaktion zwischen LFA-1 auf T-Zellen und ICAM-1 auf Endothelzellen blockiert. Der Wirkstoff hemmt dadurch die Extravasation, die Migration und die Proliferation von T-Zellen sowie die Ausschüttung proinflammatorischer Zytokine.
Sekretfördernde Mittel (Sekretagoga):
- erhöhen die Bildung oder Ausschüttung der natürlichen Augenfilmbestandteile und sollen so eine kausalere Behandlung ermöglichen. Dazu gehören zum Beispiel Diaquafosol-Tetranatrium (INS365, Prolacria®), ein P2Y2-Rezeptoragonist. Die klinische Phase III wurde abgeschlossen, der Wirkstoff wurde von der FDA jedoch noch nicht zugelassen. Zu den weiteren Kandidaten gehören 15-(S)-HETE, Ecabet-Natrium, Rebamipid und Androgene. Zur Behandlung des trockenen Auges als Folge des Sjörgen-Syndroms wird auch das cholinerge Pilocarpin (Salagen®) und Cevimelin (in der Schweiz nicht im Handel) in Form von Tabletten eingesetzt. Pilocaprin ist in der Schweiz bisher zur Behandlung der Mundtrockenheit bei Patienten mit Sjögren-Syndrom, aber nicht in dieser Indikation zugelassen.
- sind gängige Mittel in der Alternativmedizin. Sie enthalten Augentrosttinktur oder Augentrost in zum Teil tiefer homöopathischer Potenzierung (D3). Die Anwendung geht ursprünglich auf die Signaturenlehre zurück: Die Blüte der Pflanze erinnert an ein Auge mit Wimpern.
- Autologe Serumaugentropfen werden aus dem eigenen Blut der Patientinnen und Patienten hergestellt und als Mittel der zweiten Wahl verabreicht. Sie fördern die Regeneration des Epithels.
Schliesslich werden auch Antibiotika (z.B. Tetrazykline bei Rosazea, Blepharitis), zahlreiche alternativmedizinische Therapeutika und weitere Wirkstoffe eingesetzt. Gefässverengende Mittel wie Tetryzolin sollen aus unserer Sicht nicht angewandt werden. Sie verstärken die Trockenheit und können unerwünschte Wirkungen verursachen.
siehe auchLiteratur- Abelson M.B., Ousler G.W. 3rd, Maffei C. Dry eye in 2008. Curr Opin Ophthalmol, 2009, 20(4), 282-6 Pubmed

- Arzneimittel-Fachinformationen (CH, D, EMA, USA)
- Doughty M.J., Glavin S. Efficacy of different dry eye treatments with artificial tears or ocular lubricants, a systematic review. Ophthalmic Physiol Opt, 2009, 29(6), 573-83 Pubmed

- Gilbard J.P. The scientific context and basis of the pharmacologic management of dry eyes. Ophthalmol Clin North Am, 2005, 18(4), 475-84 Pubmed

- Gilbard J.P. The diagnosis and management of dry eyes. Otolaryngol Clin North Am, 2005, 38(5), 871-85 Pubmed

- Grehn F. Augenheilkunde. Heidelberg: Springer, 2006
- Hodge C., Ng D. Dry eyes, menopause and hormone therapy. Eye series, Aust Fam Physician, 2004, 33(11), 931-2 Pubmed

- Kaercher T., Bron A.J. Classification and diagnosis of dry eye. Dev Ophthalmol, 2008, 41, 36-53 Pubmed

- Latkany R. Dry eyes, etiology and management. Curr Opin Ophthalmol. 2008 Jul, 19(4), 287-91 Pubmed

- Lemp M.A. Advances in understanding and managing dry eye disease. Am J Ophthalmol, 2008, 146(3), 350-356 Pubmed

- Lemp M.A. Management of dry eye disease. Am J Manag Care, 2008, 14(3 Suppl), S88-101 Pubmed

- Nepp J. Therapiekonzepte für das Trockene Auge. Spektrum der Augenheilkunde, 2004, 18(3), 166-170
- Nichols K.K., Yerxa B., Kellerman D.J. Diquafosol tetrasodium: a novel dry eye therapy. Expert Opin Investig Drugs, 2004, 13(1), 47-54 Pubmed

- Schirra F., Ruprecht K.W. Das trockene Auge. Ein Update über Epidemiologie, Diagnose, Therapie und neue Konzepte. Der Ophthalmologe, 2004, 101 (1), 10-18
- Smith R.E. The tear film complex, pathogenesis and emerging therapies for dry eyes. Cornea, 2005, 24(1), 1-7 Pubmed

- Tabbara K.F., Vera-Cristo C.L. Sjögren syndrome. Curr Opin Ophthalmol, 2000, 11(6), 449-54 Pubmed

- Tavares Fde P., Fernandes R.S., Bernardes T.F., Bonfioli A.A., Soares E.J. Dry eye disease. Semin Ophthalmol, 2010, 25(3), 84-93 Pubmed

- Tuft S., Lakhani S. Medical management of dry eye disease. Dev Ophthalmol, 2008, 41, 54-74 Pubmed

- 2007 Report of the International Dry Eye Workshop http://www.theocularsurface.com

Interessenkonflikte: Keine / unabhängig. Der Autor hat keine Beziehungen zu den Herstellern und ist nicht am Verkauf der erwähnten Produkte beteiligt. Abbildung: © m.arc - Fotolia.com / PharmaWiki.